Virus del Zika: su historia aún no está escrita
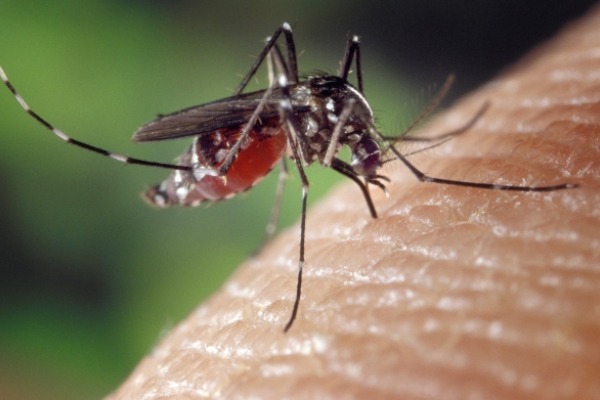
Los mosquitos del género Aedes transmiten el virus del Zika. Para evitar la enfermedad, hay que eliminar todos los recipientes donde pueda estancarse el agua, porque se convierten en criaderos de estos insectos. Foto: Pixabay
Hubo un tiempo, 1947, en que de la existencia del virus del Zika solo se sabía y tenía evidencia de laboratorio, tras haber sido detectado en un mono macaco. Luego, en 1952, en Tanzania y Uganda se confirmó por primera vez su presencia en el ser humano, pero debido a que causaba síntomas leves, no pasó a más.
Posteriormente, entre los años 60 y 80 surgieron nuevos reportes en África y Asia acerca del malestar que provocaba en las personas, y aunque hasta 2007 se conoció y reportó el primer brote de Zika en los Estados Federados de Micronesia, no se advirtió que la diseminación de este virus llegaría a ser un problema de salud pública.
Todo empezó en julio de 2015 cuando en Brasil se notificó una asociación entre el virus del Zika con el virus que provoca el Síndrome de Guillain-Barré. Este síndrome consiste en una parálisis que inicia en los pies, seguida por una debilidad progresiva en la que se pierde fuerza en los miembros inferiores y se dificulta mantenerse en pie. La debilidad puede seguir subiendo y afectar no sólo a los músculos de las piernas sino también del tórax, disminuyendo la capacidad respiratoria y haciendo necesaria la respiración asistida. Si la condición se agrava, es imprescindible ser internado en una sala de cuidados intensivos, con las complicaciones que conlleva permanecer por largo tiempo en un hospital. A la fecha se sabe que dos de cada cien personas que tuvieron Zika desarrollarán el Síndrome de Guillain-Barré.
En octubre, también de 2015 y en el mismo país: Brasil, se asoció la infección del virus del Zika durante el embarazo, con la microcefalia o condición en que la cabeza del bebé es significativamente más pequeña de lo esperado, lo que usualmente se debe a un desarrollo anormal del cerebro. Un estudio preliminar de casos y controles realizados por el Grupo de Investigación sobre la Epidemia de Microcefalia (MERG, por sus siglas en inglés) fue publicado en la revista médica británica The Lancet Infectious Diseases en septiembre de 2016.

Slide de presentación de la Dra. Gisela Herrera, directora del Centro de Investigaciones Clínicas Corporación Gihema, S. A. Costa Rica, 2018
Nuevos casos de alarma
La reciente situación que preocupa a la comunidad médica es que se ha sabido de niños de cuatro semanas de nacidos, que en apariencia estaban sanos, con una circunferencia cefálica normal para su edad, pero que tienen el virus del Zika alojado en su cerebro. Ellos podrían posteriormente desarrollar un conjunto de síntomas denominado síndrome congénito.
De acuerdo con los Centros para el Control y Prevención de Enfermedades (CDC) de los Estados Unidos, ese síndrome congénito consiste en un patrón específico de defectos de nacimiento que se observa en fetos y bebés infectados con el Zika durante el embarazo.
Los bebés infectados con Zika antes del nacimiento también pueden presentar daños en los ojos y/o la parte del cerebro responsable de la visión, lo cual puede afectar su desarrollo visual. Tanto los bebés con microcefalia como los que no la tienen pueden padecer problemas oculares. Por eso se recomienda que los recién nacidos reciban todos los exámenes y controles pertinentes para detectar cualquier problema, incluso si parecen estar saludables.
¿Cómo un virus es capaz de causar tanto daño?
“Uno de los grandes misterios de la epidemia del Zika es por qué ese virus que existió durante décadas en varios lugares del mundo, repentinamente potenció sus efectos dañinos cuando llegó a América Latina en 2013. Muchos se preguntan ¿por qué este virus del Zika ocasionó que miles de bebés de la región nacieran con microcefalia, mientras que en África y Asia no causó esos daños?”, señala una nota publicada en el New York Times.
Un estudio practicado en ratones sugiere que una mutación genética ayudó a transformar al Zika en una fuerza devastadora en América Latina. El informe fue publicado en septiembre de 2017 en la revista Science.
“La mutación, llamada S139N, surgió por primera vez en una cepa asiática del virus en 2013, justo antes de un pequeño brote en la Polinesia Francesa —la primera vinculada a un aumento en los bebés nacidos con microcefalia—, añade la nota del New York Times.

Dra. Gisela Herrera Foto: David Vargas/Agencia Ojo por Ojo
Esos cambios que se cree ocurrieron en el genoma del virus le dan una capacidad mayor para alcanzar las células cerebrales y esto explica el por qué cambia completamente de una enfermedad que no llamaba la atención, a una que preocupa intensamente.
Al igual que las bacterias, los virus varían a través del tiempo, incluso por necesidad de adaptación al medio, y en el caso del Zika, la mutación que tuvo le confirió mayor posibilidad de desarrollar enfermedad en el huésped que lo alberga, o sea, en el ser humano, explica la doctora costarricense Gisela Herrera, directora del Centro de Investigaciones Clínicas, Corporación Gihema, S. A.
Además, el virus se ha ido habituando a la capacidad de adaptación del mosquito del género Aedes (Ae. aegypti y Ae. albopictus) que lo transporta de un lugar a otro. Antes se decía que los mosquitos de ese género no podían vivir más de mil metros sobre el nivel del mar. Ahora se sabe que pueden hacerlo hasta arriba de 2,300 metros y son capaces de volar hasta mil metros.
También se conoce que las hembras zumban menos, por lo que se dificulta detectarlas cuando están alrededor. Ya no pican solo de noche, lo hacen de día y en especial cuando va amanecer o en el ocaso.
Para reproducirse únicamente necesitan agua limpia estancada: pueden ser los charcos que se forman alrededor o debajo de la pila donde se lava la ropa, y para sobrevivir, las larvas solo requieren que el agua permanezca ahí por dos o tres días, explica Herrera, una de las expositoras en el Taller Regional de Periodismo Científico: Informando sobre riesgo y prevención de una epidemia que se realizó en Costa Rica con apoyo de Inquire First y la Embajada de los Estados Unidos en ese país centroamericano.

Slide de presentación Dra. Gisela Herrera, Costa Rica, 2018
Para prevenir: controlar los criaderos
Eliminar al mosquito transmisor del Zika parece fácil, pero no es tan simple. Criaderos hay por doquier y a pesar de que en algunos países han invertido en informar a la población de qué acciones llevar a cabo, hay quienes hacen caso omiso.
Por eso es importante que las autoridades de salud pública inviertan recursos en hacer estudios cualitativos de percepción. "Es trascendental hacer trabajo de campo, visitar a las personas y conocer cuál es su cosmovisión para determinar cuáles son las barreras que les están impidiendo pasar a la acción. De esa manera, se pueden redireccionar los mensajes para prevenir epidemias", opina el epidemiólogo Daniel Salas, director de Vigilancia del Ministerio de Salud de Costa Rica, quien también participó en el citado taller para periodistas.

Dr. Daniel Salas. Foto: David Vargas/Agencia Ojo por Ojo
Limpiar patios, terrazas y todo sitio donde se acumulen recipientes que acumulen agua es vital, porque ahí es donde los mosquitos ponen sus huevos, se reproducen las larvas y luego pasan al estado adulto, etapa en la que ocasionan el problema. Y aunque la fumigación está destinada a matar a los mosquitos adultos, existe el riesgo de que se hagan resistentes a los químicos usados para ese fin.
Los viajeros, si saben que visitarán sitios donde está presente el virus, deben usar mosquiteros, vestir ropa que les cubra por completo piernas y brazos, emplear según las instrucciones de aplicación, los repelentes que contengan DEET o IT3535, aprobados por la Agencia del Gobierno de los Estados Unidos responsable de la regulación de alimentos y medicamentos.
Las personas que ya estén con los síntomas deben quedarse en casa y reposar. Es preferible perder un día de trabajo que ocasionar que otros adquieran la infección, porque si un mosquito pica de nuevo a quien tiene el virus, lo transportará consigo y al picar a otra persona se lo transmitirá. Y quienes son sexualmente activos tienen que usar preservativos como medida de protección, porque está comprobado que el virus del Zika puede permanecer en el semen hasta por dos meses. Si se evita el uso del condón, existe el riesgo de adquirir la infección.

Slide de presentación Dra. Gisela Herrera, Costa Rica, 2018
Está en prueba la seguridad y eficacia de una vacuna
Los Institutos Nacionales de Salud y el Instituto Nacional de Alergias y Enfermedades Infecciosas de los Estados Unidos de América desarrollaron una vacuna contra el Zika, bajo el proyecto conocido como Protocolo VRC 705.
Esta es una vacuna fabricada con tecnología innovadora y segura desde el punto de vista genético, porque no incluye al virus completo ni debilitado, sino solo las partes que se sabe tienen la capacidad de producir la respuesta inmune en las personas. Según los especialistas, este tipo de vacuna disminuye el surgimiento de efectos secundarios en los pacientes.
La vacuna será administrada para medir su eficacia y seguridad a poblaciones de Estados Unidos, Costa Rica, Brasil, Panamá, Perú, Puerto Rico, México, Colombia y Ecuador.
En cada uno de esos países se reclutarán 120 voluntarios entre 18 y 35 años para que participen en el estudio. A la mitad de ellos se les administrarán tres dosis de la vacuna experimental y a la otra, tres dosis de un placebo. Ni médicos ni pacientes sabrán quién recibe la vacuna y quién el placebo.
Además, ninguno de los participantes tiene que haber padecido de Zika con anterioridad, porque entre los objetivos de la prueba está determinar si la inoculación los protegerá cuando se expongan al virus de forma natural; cuántos desarrollarán síntomas y cómo evolucionará la enfermedad. En el caso de las mujeres en edad reproductiva, deben evitar embarazarse por lo menos 12 semanas después de haber sido vacunadas.
El estudio durará 96 semanas y cada 15 días los participantes tendrán que acudir a la clínica a efectuarse pruebas inmunológicas y determinar si adquirieron el virus y si la vacuna está actuando.
En caso de que sí tengan el virus y presenten síntomas, por mínimos que estos sean, deben ir a la clínica para que los evalúen y les practiquen nuevas pruebas de laboratorio.
En Costa Rica, donde ya comenzó la vacunación de los participantes, un aspecto que ayudó en su reclutamiento, es que la vacuna no se administra con agujas, sino a presión, con un dispositivo fabricado específicamente para este fin. Al no ser doloroso el procedimiento, la gente tiene menos reticencia de participar, comenta Herrera.

Slide de presentación Dra. Gisela Herrera, Costa Rica, 2018
Los resultados de este proyecto VRC 705 se conocerán hasta 2019, por lo que esta historia, continuará...

Add new comment